La enfermedad de Kawasaki (EK) es una vasculitis cuya mayor importancia radica en el riesgo de compromiso cardiovascular, siendo la principal causa de isquemia miocárdica en niños. Mientras no se conozca su etiología, la clínica continuará siendo el pilar de su diagnóstico, el que depende de un alto índice de sospecha.
Múltiples estudios han demostrado el efecto benéfico de la gamaglobulina endovenosa (GG) asociada a aspirina (AAS) en dosis antiinflamatoria, las que usadas dentro de los 10 primeros días de evolución reducen las secuelas coronarias de 20% en pacientes no tratados hasta 2 a 4%. Sin embargo, estudios nacionales refieren una alta tasa de compromiso cardiovascular.
La presente comunicación tiene por objeto examinar las características clínico-epidemiológicas del grupo informado, con el fin de intentar identificar alguna explicación para el alto porcentaje de compromiso cardiovascular y coronario encontrado.
¿Qué es La Enfermedad de Kawasaki? - Dr. Arturo Zuñiga
¿Qué es la Enfermedad de Kawasaki?
Kawasaki describió por primera vez la enfermedad que lleva su nombre en 1967, como un síndrome febril óculo-oro-cutáneo, acrodescamativo, con descamación de la piel alrededor de uñas, palmas y plantas, con o sin linfadenitis cervical aguda no supurativa en 50 lactantes y niños.
Todos los pacientes del estudio tenían fiebre mayor de 38°C de al menos 6 días duración, a pesar de recibir antibióticos; en 98% de ellos se constató inyección conjuntival sin secreción, signo que hoy se considera como el pilar del diagnóstico clínico de la enfermedad; 86% presentó rash o eritema palmoplantar sin vesículas ni bulas; 96% tenía labios rojos, secos, erosionados y figurados, enantema sin vesículas ni aftas y, en forma ocasional, lengua de fresa, lo que liga a la enfermedad con la posibilidad etiológica de Streptococcus pyogenes; 66% de los pacientes desarrolló linfadenitis cervical aguda no supurativa; 44%, edema de manos y pies en lactantes y preescolares; y 98% tuvo acrodescamación, que a partir de la segunda semana, pasada la etapa aguda de la enfermedad, se limitó sólo a manos y pies.
Epidemiología
El rango de edad de los pacientes fue de 2 meses a 9 años y 1 mes; 54% eran menores de dos años.
La incidencia de EK en Japón ha aumentado en forma progresiva desde 1970, posiblemente debido a mejor registro de la patología, llegando a 187 por 100.000 niños menores de 4 años en 2007 y 132 por 100.000 en menores de 5 años.
Esta cifra es muy superior a la de Estados Unidos y Europa, donde la incidencia es 3 a 10 por 100.000 niños menores de 5 años. La mortalidad oscila entre 0,1 y 2%.
La EK es más frecuente en varones, con una relación de 1,6:1 y 90% de los casos ocurre en menores de 10 años, aunque es poco frecuente en los menores de 6 meses en quienes la presentación clínica es incompleta (Kawasaki atípico) y tiene peor pronóstico.
Marian Melish fue la primera en describir la enfermedad fuera de Japón, específicamente en Hawaii, en un estudio en que describió número de pacientes y porcentaje acumulativo de casos según edad en niños menores de 18 años.
Respecto a la edad, 19 (31,6%) de los pacientes eran menores de un año, 31 (52%) con edad entre 1 y 5 años y solo 10 (16,6%) mayores de 5 años. Cinco casos eran menores de 4 meses. El promedio de edad fue 35 + 27 meses. La mediana fue de 28 meses con rango de 2 a 114.
En un estudio realizado en el Hospital de Niños Roberto del Río, se analizaron 60 casos, de los cuales 45 (75%) procedían de la población del Servicio de Salud Metropolitano Norte. El resto eran enviados de otras áreas o de regiones. La tasa de ataque de EK en el Área Norte para menores de 5 años fue 3,9 x 100 000. La razón varones: mujeres fue 1,07:1.
Se observó una mayor incidencia de la enfermedad, que no alcanza nivel de significación estadística, en los meses de primavera y verano, meses que concentraron a 37 (61,6%) de los casos.
50 (84%) de los pacientes cumplieron con los requisitos para ser considerados EK típica, mientras 10 (16%) presentaron EK incompleta caracterizada por la presencia de fiebre mayor de 5 días además de 2 ó 3 signos clínicos, sin otra causa identificable del síndrome (tabla 2), no hubo casos atípicos.
La frecuencia de los signos clínicos en los que se basó el diagnóstico aparece en la tabla 1. En este grupo la tasa de compromiso cardiovascular fue 38% y coronario (AC) 20%, hecho comunicado aparte. Llama la atención que todos los pacientes con AC pertenecieron al grupo de EK típica.
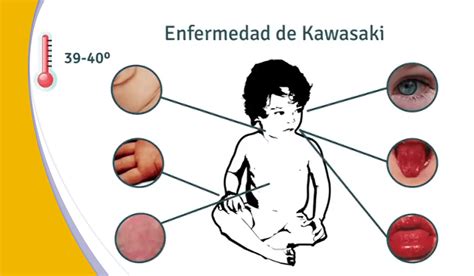
Signos clínicos de la enfermedad de Kawasaki
Manifestaciones Clínicas
No son signos compatibles con EK: fiebre moderada o baja con resolución espontánea en menos de 5 días; descamación palmoplantar precoz; conjuntivitis purulenta; exantema tardío o de más de 5 días de evolución; faringitis sin otras alteraciones de la cavidad oral; adenopatías difusas y paciente en buen estado general.
Otras pistas clínicas que apoyan el diagnóstico son: eritema e induración de la cicatriz de BCG, rash o descamación perineal, hidrops vesicular, uveítis, hipertensión, meningitis aséptica, poliartritis, enfermedad vascular periférica manifestada como pulso alterado o isquemia y gangrena de extremidades.
La EK incompleta es una variante de la enfermedad en la cual el paciente no reúne todos los criterios clínicos, por lo tanto se trata de un caso incompleto o atípico que a menudo se diagnostica en forma tardía. Esta forma es más frecuente en el primer año de vida, especialmente en menores de seis meses y los lactantes son más propensos a desarrollar aneurismas coronarios; de hecho la incidencia de aneurismas coronarios en pacientes que no reúnen los criterios diagnósticos alcanza a 25%.
Se debe considerar el diagnóstico en todo niño con fiebre de más de cinco días de evolución sin origen explicable, más la presencia de algún criterio adicional. Por ello es fundamental solicitar ecocardiografía en casos de fiebre inexplicable y evidencias de inflamación en los exámenes de laboratorio (VHS y PCR).
Según la investigación realizada por Anderson el retardo en el diagnóstico no se asocia con el tipo de profesional médico que atiende al paciente, el número de antimicrobianos utilizados o el número de visitas.
Tratamiento con Aspirina e Inmunoglobulina
Newburger estableció en 1986 la efectividad de la inmunoglobulina intravenosa (IgIV) en un estudio controlado, aleatorio y multicéntrico en el cual administró IgIV en dosis de 400 mg/kg/día por un período de cuatro días, asociada a Aspirina® en dosis de 80 a 100 mg/kg/día durante 14 días, a un grupo de pacientes; y sólo Aspirina® a otro grupo. En ambos casos se inició el tratamiento antes del décimo día desde el comienzo de la fiebre.
En 1991 el mismo autor determinó que el mejor efecto se obtiene con una dosis única de 2g/kg de IgIV, que es la indicación que prevalece en la actualidad, gracias a un estudio en que comparó esta dosis con una dosis más baja de 400mg/kg/día por un período de cuatro días, además de administración de Aspirina® en ambos grupos.
La incidencia de anomalías coronarias fue inferior con la dosis única (4,6% de los casos) que con la dosis reiterada de 400 mg (9,1% de los casos). Además los marcadores de inflamación, como alfa-1 antitripsina y proteína C reactiva redujeron su valor en forma más precoz con la dosis única.
No se conoce con exactitud el mecanismo de acción de la IgIV, pero se recomienda administrar este tratamiento entre el quinto y el décimo día de evolución aguda, puesto que antes de este plazo no previene alteraciones coronarias. Por otra parte se recomienda emplear tal esquema después del décimo día en niños con evidencia de inflamación sistémica, fiebre persistente y aneurismas coronarios.
Alrededor de 5% de los niños desarrollan aneurismas a pesar del tratamiento y otro 1% presenta aneurismas gigantes.
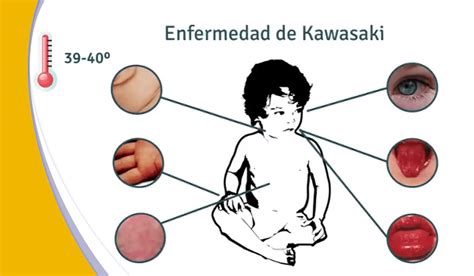
Algoritmo de tratamiento de la enfermedad de Kawasaki
Uso de Aspirina
Respecto a la Aspirina®, se sabe que el uso de ésta en dosis altas, 80 a 100 mg/kg/día junto a la IgIV tiene un efecto antiinflamatorio aditivo.
El esquema se mantiene hasta que el paciente permanezca afebril durante 48 a 72 horas y posteriormente se utilizan dosis bajas hasta 6 a 8 semanas tras el inicio de la enfermedad o bien, en forma indefinida en caso de que existan alteraciones coronarias.
La Aspirina® no previene el desarrollo de aneurismas aunque se utilice en dosis elevadas.
Fracaso del Tratamiento
Se habla de fracaso del tratamiento cuando la fiebre persiste por 36 horas o más tras la administración de IgIV. La recomendación actual es aplicar una segunda dosis de Ig de 2 g/kg antes de 10 días de evolución aunque exista respuesta a la dosis inicial, porque además de inducir respuesta en los casos de fracaso al tratamiento inicial esta medida reduce la prevalencia de lesiones coronarias.
En caso de aneurismas gigantes en fase aguda o subaguda se puede agregar al tratamiento descrito Abciximab, un inhibidor del receptor de la glicoproteína plaquetaria IIb/IIIa, ya que esta medida mejora el pronóstico a largo plazo debido a que disminuye el diámetro de los aneurismas.
La adición de metilprednisolona en dosis de 30 mg/kg por vía endovenosa a la terapia con IgIV y Aspirina® dentro de los primeros 9 días de evolución reduce el tiempo de hospitalización y los parámetros inflamatorios, sin embargo no presenta diferencias significativas en la reducción de anomalías coronarias y de todos modos se requiere una segunda dosis de IgIV.
Pronóstico y Manejo a Largo Plazo
La EK es una enfermedad autolimitada que cursa con inflamación del sistema vascular que normalmente se resuelve en dos a tres meses. La mayoría de los pacientes están sanos antes de la enfermedad y se recuperan en forma permanente desde el punto de vista funcional, sin secuelas aparentes.
El pronóstico a largo plazo (20 a 30 años) depende del estado coronario uno o dos meses desde el comienzo de la enfermedad.
La proporción de niños que se recuperan tras recibir el tratamiento con IgIV es superior a 95%; la mayoría tienen un estado inmunológico normal y sólo manifiestan problemas relacionados con el daño coronario.
El compromiso coronario presenta un espectro que varía desde la sobrevida hasta la muerte y puede presentar diversas manifestaciones: ausencia de alteraciones en la ecocardiografía; dilatación coronaria de corta evolución que se resuelve en 2 a 6 meses de evolución; desarrollo de aneurismas medianos, de menos de 7 mm de diámetro; casos con aneurismas gigantes, que miden más de 8 mm; y por último, en menor proporción, muerte precoz durante el curso de la enfermedad.
Los pacientes sin alteración en las ecocardiografías no tienen mayor riesgo de muerte o problemas cardíacos en los siguientes 20 a 30 años, aunque se demuestre la presencia de cambios microscópicos. Por tal razón la recomendación es suspender la dosis bajas de Aspirina® a los dos o tres meses, cuando los parámetros inflamatorios (VHS, PCR y plaquetas) se normalicen; y educar en estilos de vida saludable con énfasis en la prevención del daño cardiovascular o aterosclerosis. Con esto no es necesario hacer control cardiológico entre los dos meses y el año de edad. En los mayores de dos años es necesario controlar con perfil lipídico.
Los pacientes con dilatación coronaria inicial que revierte en 2 a 6 meses tampoco tienen mayor tasa de mortalidad en los siguientes 20 a 30 años; en ella se recomienda administrar dosis bajas de Aspirina® desde el año de edad en forma permanente, además de hacer énfasis en la vida saludable y el control cardiovascular. Se debe repetir la ecocardiografía entre los seis meses y el año de evolución hasta obtener al menos dos ecocardiografías normales. El control cardiológico es opcional.
Los aneurismas medianos se resuelven dentro de los primeros dos años en 50% de los casos, pero las áreas afectadas son anormales, no se dilatan con el ejercicio ni progresan a estenosis en los 20 años siguientes, lo que otorga a la patología un diagnóstico reservado. En 50% de los casos estas alteraciones persisten lo cual depende en parte de su localización, ya que son más frecuentes en determinadas arterias coronarias, formas y tamaños; en este caso pueden progresar a estenosis.
Los aneurismas gigantes se asocian a riesgo de infarto durante los primeros dos años de evolución. El riesgo de estenosis depende del tamaño, forma y localización del aneurisma, no obstante el riesgo de ruptura aneurismática es bajo y parece estar limitado a los primeros dos años.
Por lo tanto, en esta patología se debe aplicar una batería de estudios que incluye ecocardiografía, ECG, holter de arritmias, angiografía, test de perfusión con tecnecio, resonancia magnética, tomografía ultrarrápida y ultrasonido intravascular.
El manejo consiste en mantener una adecuada anticoagulación con warfarina más un antiagregante plaquetario, sea Aspirina® o clopidogrel. Se debe realizar estudios imagenológicos en forma periódica con test de ejercicio y drogas, además de SPECT. Se debe efectuar control cardiológico regular y enfatizar en estilo de vida saludable.
Se podría requerir tratamientos intervencionales, como plasminógeno tisular, angioplastía con balón en caso de estenosis secundaria de las coronarias, instalación de stent, técnicas de ablación de trombos con rototblader, bypass coronarios en casos de estenosis severa y trasplante cardíaco.
El pronóstico de la EK ha mejorado en los últimos diez años en forma concomitante con la expectativa de vida, gracias al apoyo cardiológico y a la mayor disponibilidad de tratamientos. Es importante derivar a estos niños a profesionales expertos y mantener una conexión estrecha con ellos; aquellos con problemas graves e inusuales deben ser derivados rápidamente.
Tablas de Datos Relevantes
Tabla 1: Frecuencia de los signos clínicos diagnósticos y otros en 60 casos de EK
| Signos | n | % | IC 95% |
|---|---|---|---|
| Fiebre | 60 | 100,0 | 94 a 100 |
Oculares
|
|
|
|
Orofaríngeos
|
|
|
|
| Exantema | 53 | 88,3 | 80 a 96,0 |
Adenopatía
|
|
|
|
Extremidades
|
|
|
|
Otros:
|
|
|
|
Tabla 2: Características clínicas y de laboratorio de 10 casos con EK incompleta
| Característica | Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 | Caso 6 | Caso 7 | Caso 8 | Caso 9 | Caso 10 |
|---|---|---|---|---|---|---|---|---|---|---|
| Sexo | F | M | F | M | F | M | F | F | M | F |
| Edad (m) | 4 | 9 | 7 | 2 | 6 | 11 | 75 | 43 | 41 | 24 |
| Días fiebre | 6 | 8 | 8 | 9 | 10 | 12 | 14 | 15 | 16 | 18 |
| Signos | 3 | 2 | 2 | 2 | 3 | 3 | 3 | 2 | 3 | 3 |
| Irritabilidad | Sí | No | Sí | Sí | Sí | Sí | No | No | No | Sí |
| BCG | No | No | Sí | Sí | Sí | No | No | No | No | No |
| Descamación | No | No | No | No | Sí | No | Sí | No | Sí | Sí |
| Plaquetas x mm3 | 677000 | 445000 | 606000 | 391000 | 700000 | 513000 | 706000 | 930000 | 620000 | 405000 |
| VES* Mm/h | 50 | 117 | 109 | 24 | 20 | 45 | 112 | 102 | 123 | 150 |
| GB** x mm3 | 23700 | 35800 | 34500 | 17500 | 15000 | 21900 | 10800 | 8300 | 15100 | 23000 |
| Días IGEV | 6 | 8 | 8 | 9 | 10 | --- | --- | --- | --- | --- |
Tabla 3: Días de evolución al diagnóstico en 60 casos de EK
| Días | n | % |
|---|---|---|
| < 5 | 0 | 0 |
| 6 a 10 | 36 | 60 |
| > 10 | 22 | 37 |
| < 16 | 2 | 3 |
| > 16 | 0 | 0 |
| Total | 60 | 100 |
Tabla 4: Días de enfermedad al inicio del tratamiento (AAS o IGEV)
| Casos n | Mediana | Rango | |
|---|---|---|---|
| Típicos | 47 (*) | 8 | 5 a 15 |
| Atípicos | 0 | 0 | 0 |
| Incompletos | 10 | 11 | 6 a 18 |
Tabla 5: Tabla de tratados vs con/sin complicaciones
| Sí | No | Total | |
|---|---|---|---|
| Tratados | 20 | 23 | 43 |
| Complicaciones | 3 | 14 | 17 |
| Total | 23 | 37 | 60 |