La enfermedad de Kawasaki (EK) es una vasculitis de mediano vaso, de curso agudo autolimitado y de origen desconocido. Afecta principalmente a niños menores de 5 años de edad. Fue descrita por primera vez por el doctor Tomosaku Kawasaki en Japón, donde se documenta un aumento progresivo de la incidencia a 265 casos por cada 100.000 niños menores de 5 años.
La enfermedad de Kawasaki es la causa más común de cardiopatía adquirida en niños en países desarrollados y la segunda causa de vasculitis en la infancia. 85% de los casos sucede en menores de 5 años, con máxima incidencia entre los 18 y 24 meses. Aunque se sugiere un origen o desencadenante infeccioso, a día de hoy no se ha identificado un desencadenante único. Teorías actuales sugieren una posible toxina fúngica.
Esta enfermedad es rara en adultos y menos de 60 casos han sido reportados en el mundo entre los 18 y los 30 años de edad, encontrándose 2 casos en Sudamérica y ninguno en Colombia. Se han relacionado brotes estacionales que apuntan a una posible fuente infecciosa, siendo más frecuentes en el invierno y el verano.
El 26 de enero se celebra el Día de Concienciación de la Enfermedad de Kawasaki, una enfermedad pediátrica, el 80% de los pacientes es menor de cinco años, aunque hay descritos casos en adolescentes y adultos, así como en el periodo neonatal.
Es reseñable que, la definición de caso propuesta por el Dr. Tomisaku Kawasaki se haya mantenido prácticamente sin cambios. La enfermedad de Kawasaki se caracteriza por la aparición secuencial de una constelación de características clínicas. Muchas de sus manifestaciones clínicas pueden verse en otras enfermedades febriles comunes de los niños. Es por esta razón que el diagnóstico de la enfermedad de Kawasaki a menudo se considera un desafío clínico.
La enfermedad de Kawasaki, a quién afecta, síntomas y tratamientos
Presentación Clínica y Diagnóstico
Tiene un curso clínico que consta de 3 fases: aguda, subaguda y crónica, las cuales son evidentes en los estudios realizados en la población pediátrica. La fase aguda, con una duración aproximada de 3 semanas, se manifiesta por fiebre, carditis, cambios mucocutáneos y erupción. En esta etapa se generan los aneurismas coronarios, así como las poliartralgias simétricas de articulaciones grandes. Durante la fase subaguda ocurre la descamación palmoplantar y la enfermedad cardiaca entre la segunda y la tercera semana de evolución, y, finalmente, la convalecencia o fase crónica, con una duración de semanas a meses de evolución hasta una resolución clínica y paraclínica.
La presentación clínica puede ser completa, si se presenta con fiebre durante más de 5 días junto con 4 de los 5 criterios del American College of Rheumatology (ACR), sustentado en: exantema polimorfo (maculopapular difuso en tronco y extremidades), eritema con edema en manos y pies seguido por descamación de pulpejos y pies, inyección conjuntival bilateral no supurativa, cambios en la mucosa oral y los labios (lengua de frambuesa, labios fisurados y eritematosos, hiperemia oral y faríngea) y adenopatía cervical unilateral mayor de 1,5cm de diámetro. La otra forma clínica es la incompleta, cuando solo se cumplen 2 o 3 criterios del ACR. Igualmente, se ha descrito una variedad atípica por compromiso renal, abdomen agudo y derrame pleural. Su diagnóstico es clínico y por exclusión.
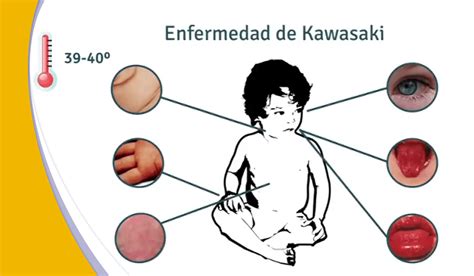
Criterios diagnósticos de la enfermedad de Kawasaki.
El diagnóstico se basa en algoritmos de fácil manejo, que suma a criterios clínicos, indicadores inflamatorios en las pruebas de laboratorio. La clínica cardiológica representa la mayor causa de morbimortalidad tanto en fase aguda como a largo plazo. El ecocardiograma es la técnica de elección.
Caso Clínico
Se presenta el caso de un paciente de sexo masculino adulto, quien cumple criterios ACR para enfermedad de Kawasaki. Lo relevante de este caso es su presentación atípica en la población adulta, permitiéndonos hacer una revisión bibliográfica y reportar este caso como el primero en Colombia.
Se trata de un hombre de 36 años, residente en Pereira y de ocupación panadero, quien consulta por cuadro clínico de 4 días de evolución que inicia con fiebre cuantificada en 39°C, asociado a cefalea generalizada de intensidad 7/10. Concomitantemente presenta odinofagia, náuseas y emesis ocasional, sin otros síntomas digestivos. Cuatro días después aparecen unas lesiones maculopapulares en los miembros superiores e inferiores, el tórax y el abdomen, por lo cual lo hospitalizan. No tiene antecedentes patológicos previos y no consume sustancias psicoactivas. Al ingreso, los signos vitales eran: PA 130/70mmHg, FC 135lpm, FR 22rpm, temperatura 39°C, saturación al aire ambiente 96%. En el examen físico estaba orientado en las 3 esferas, colaborador, sin adenopatías cervicales, con ruidos cardiacos rítmicos taquicárdicos y sin soplos. Los ruidos respiratorios eran normales, sin sobreagregados. Presentaba una adenopatía inguinal izquierda, sin edemas ni déficit neurológico. Mostraba múltiples lesiones maculopapulares generalizadas que no desaparecían a la digitopresión, con posterior descamación en dedos, palmas y plantas, después del décimo día de estar hospitalizado; labios secos y agrietados con fisuras angulares e inyección conjuntival no exudativa.
Los paraclínicos de ingreso mostraban leucocitosis y neutrofilia, reactantes de fase aguda elevados, hiperbilirrubinemia directa, elevación de transaminasas. Uroanálisis con proteinuria y hematuria. El hemocultivo y el urocultivo fueron negativos.
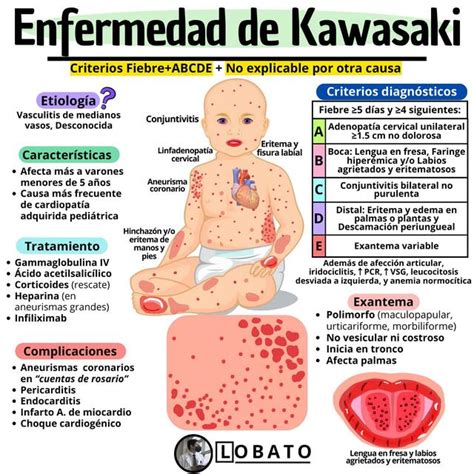
Tabla 1: Paraclínicos de ingreso en paciente con enfermedad de Kawasaki.
El paciente rápidamente progresó a falla orgánica multisistémica (compromiso pulmonar, renal, cardiovascular, hepático) e hipotensión, por lo cual se ingresó a la Unidad de Cuidados Intensivos, donde se inició antibiótico empírico de amplio espectro (ceftriaxona, vancomicina y meropenem), ventilación mecánica invasiva y hemodiálisis lenta continua. Inicialmente la sospecha diagnóstica fue de síndrome de shock tóxico por estafilococo, meningococcemia, hepatitis isquémica secundaria a hipoperfusión, miocardiopatía dilatada con fracción de eyección deprimida. Por estudios serológicos se descartó infección por VIH, hepatitis A, B, C y E, leptospirosis, dengue, infección por citomegalovirus, virus de Epstein-Barr, herpes virus y enfermedad de Chagas.
En el ecocardiograma transtorácico se documentó cardiopatía dilatada, disminución intensa de la contractilidad global con función sistólica severamente comprometida por fracción de eyección del 25% y dilatación de cavidades derechas con insuficiencia tricuspídea grado ii. En la resonancia magnética cardiaca solicitada posteriormente se descartó enfermedad infiltrativa con una fracción de eyección del 51,5%.
La biopsia de piel por punch de la lesión de la pierna izquierda y el abdomen demostró un infiltrado celular perivascular de tipo linfocítico que corresponde a vasculitis de mediano vaso (enfermedad de Kawasaki), además de cumplir 5 de los 6 criterios del ACR sustentado en: fiebre durante más de 5 días, inyección conjuntival no exudativa bilateral, labios secos y agrietados con fisuras angulares, eritema palmar y plantar, edema indurado con descamación en general limitada a dedos, palmas y plantas (fase de convalecencia). Adicionalmente, tenía miocardiopatía dilatada con fracción de eyección deprimida, insuficiencia renal aguda y compromiso hepático. En este caso no se evidenció dilatación aneurismática, como tampoco adenopatía cervical unilateral; el paciente solo presentó al ingreso una adenopatía inguinal izquierda con reporte de biopsia renal con necrosis tubular aguda resuelta. El paciente recibió tratamiento con pulsos de metilprednisolona a dosis de 1g/día iv previa desparasitación, más una dosis única de inmunoglobulina IgG humana 2g/kg iv y ácido acetilsalicílico 100mg/día, presentando una evolución satisfactoria con la resolución completa de sus síntomas. Durante su seguimiento, al paciente se le retiró el catéter de hemodiálisis por mejoría en su función renal, y continúa tratamiento con ácido acetilsalicílico.
Tratamiento
El tratamiento de primera línea continúa siendo la inmunoglobulina intravenosa junto con el ácido acetil salicílico. Un 10-20% de los enfermos tienen fiebre a pesar de este tratamiento. Es en estos donde la terapia con corticoides, fármacos biológicos u otros inmunosupresores se discute. Los corticoides se pueden considerar como terapia preventiva en enfermedad de Kawasaki grave y de rescate para los que no responden inicialmente. Parece que podrían suprimir la inflamación vascular. Se han realizado estudios con Infliximab demostrando que disminuye el tiempo de hospitalización y fiebre pero no las secuelas cardiacas. Lo mismo ocurre con la ciclosporina.
El tratamiento efectivo conocido para la enfermedad de Kawasaki, consiste en la aplicación intravenosa de Inmunoglobulina inespecífica, que se dosificará según el peso del niño, inicialmente recibirá también aspirina a dosis altas. El tratamiento a largo plazo con aspirina u otros tratamientos anticoagulantes dependerá del grado de afectación coronaria.
El objetivo terapéutico es disminuir la inflamación de las arterias coronarias del miocardio, paliar la sintomatología y prevenir la trombosis mediante la inhibición de la agregación plaquetária. Las inmunoglobulinas intravenosas permiten curar la enfermedad en la mayoría de los casos y evitar el desarrollo de secuelas cardíacas. Además, se hace tratamiento con ácido acetilsalicílico por su acción antitrombótica.
Tratamiento de la fase aguda
- Gammaglobulina: El tratamiento con gammaglobulina es altamente eficaz en la reducción del desarrollo de aneurismas coronarios. Se recomienda su administración antes del día 10 y, si es posible, antes del día 7 de enfermedad.
- Ácido acetilsalicílico: Tiene un efecto antiinflamatorio (a dosis altas) y antiagregante (a dosis bajas), pero no parece influir en la prevención de desarrollo de los aneurismas coronarios.
- Corticoides: Su uso en la EK es limitado; las recomendaciones actuales se dirigen a su uso como tratamiento de rescate, en los pacientes que no han respondido a 2 o más dosis de gammaglobulina.
- Infliximab: Cada vez más se indica como tratamiento de rescate en lugar, o además, de los corticoides.

Tratamiento de la enfermedad de Kawasaki en niños.
Tratamiento de las secuelas coronarias
El tratamiento de las secuelas coronarias en pacientes con EK depende de la gravedad y la extensión de la afectación coronaria. El grupo de estudio de la EK de la Asociación Americana de Cardiología ha establecido unos valores de riesgo, con unas recomendaciones de tratamiento para cada valor.
- Clopidogrel: Es un inhibidor plaquetario, que se ha empezado a utilizar en niños a partir de estudios en adultos. Se puede utilizar en la EK, en los pacientes con aneurismas de tamaño moderado o grande (> 4mm), juntamente con AAS.
- Anticoagulantes: En los pacientes con aneurismas grandes o múltiples, se debería asociar un anticoagulante al AAS, ya sea vía oral con un dicumarínico (Sintrom®), manteniendo un cociente internacional normalizado entre 2 y 2,5; o bien con heparina de bajo peso molecular.
- Otros tratamientos: Abciximab y Activador tisular del plasminógeno.