El 7 de junio, falleció a los 95 años de edad el Dr. Tomisaku Kawasaki, pediatra japonés que describió por primera vez la enfermedad que lleva su nombre. Su vida representa un paradigma de dedicación y generosidad que perdurará en la memoria de generaciones de médicos.
Su legado se inscribe en las páginas de la historia de la medicina. Han transcurrido más de 50 años desde las primeras descripciones de esta misteriosa enfermedad, las cuales mantienen una increíble vigencia.
Nacido el 7 de febrero de 1925 en Asakusa, distrito de Tokio, siendo el menor de siete hermanos, al iniciar estudios profesionales, manifestó inclinación por temas de agricultura, pero siguiendo el consejo materno optó por estudiar Medicina en la Universidad de Chiba en Tokio, titulándose en 1948.
Durante su internado decidió especializarse en pediatría por sentir una mayor cercanía y afecto por los niños. “Los adultos se quejan mucho” relataba. Apoyado por tutores, obtuvo un cargo en el Centro médico de la Cruz Roja en Hiroo, Tokio, que le permitió financiar la especialización en la Universidad de Chiba.
Graduado de pediatra en 1951, ejerció esta especialidad por más de 40 años en el mismo centro, terminando como director del mismo. Transcurrieron diez años en los cuales, sin mayor trascendencia, estudió alergia a la leche de vaca y parasitosis intestinales.
Fue en 1961 cuando atendió a un niño de 4 años con un cuadro febril agudo asociado a exantema, alteraciones en su mucosa bucal y adenopatías, que comienza la historia de esta enfermedad. No pudo precisar el diagnóstico, pero descartó que fuera fiebre escarlatina y el niño evolucionó favorablemente. Lo archivó con la denominación de síndrome febril muco-cutáneo linfonodular (MCLS por sus siglas en inglés).
En 1962 observó un segundo caso, luego logró reunir 7 pacientes y fue presentándolos en reuniones clínicas de su centro y de la rama local de la Sociedad Pediátrica japonesa. Tuvo una muy fría acogida entre los severos y doctos miembros académicos. “¡Cómo un pediatra sin antecedentes especiales se atreve a presentarnos una nueva enfermedad!” Terminantemente señalaron que podría corresponder a formas atípicas de escarlatina o de síndrome de Stevens-Johnson.
A pesar de esta oposición tan tajante, nuestro tenaz médico continuó en forma minuciosa y paciente estudiando y reuniendo casos similares hasta completar 50 en el año 1967. Para no provocar reacciones negativas entre sus pares y por consejo de su jefatura, decidió publicar su serie clínica en una revista de alergia, en idioma japonés, de menor circulación.
A pesar de ello, esta publicación causó gran revuelo, curiosidad e interés en el mundo académico y profesional de su país y fue el punto de partida de su reconocimiento a nivel local y posteriormente del resto del mundo. Fue un estudio extraordinario con seguimiento diario, minucioso de los 50 pacientes pediátricos consignando clínica y exámenes de laboratorio.
Años más tarde, traducida al idioma inglés, la Dra. Jane C. Burns, destacada investigadora del tema de la Universidad de San Diego California E.U.A., y coautora de la traducción señala: “Es uno de los ejemplos más hermosos de la literatura médica. Su escrito reúne la sagacidad de un Sherlock Holmes y la riqueza descriptiva de un Charles Dickens”.
Durante este período, patólogos del Centro Médico de la Cruz Roja de Chiba detectaron compromiso cardiovascular en pacientes fallecidos por el MCLS con carditis y trombosis de arterias coronarias. Colegas de la especialidad confirmaron los hallazgos de vasculitis de estas arterias con dilataciones y aneurismas.
En 1970, el impacto de la publicación en la comunidad médica motivó al Ministerio de Salud y Bienestar Social de Japón a la creación de un Comité de Investigación de este síndrome a través de un protocolo nacional, mediante una encuesta y seguimiento. Este estudio tuvo una gran adherencia y sus resultados permitieron confirmar definitivamente la existencia de una nueva enfermedad que puede provocar compromiso de arterias coronarias, potencialmente fatal.
En 1974, Kawasaki publica en la revista Pediatrics, una presentación del síndrome con detallada descripción de los criterios diagnósticos clínicos, los cuales se han mantenido hasta la fecha.
En los años siguientes se presentan avances en el manejo y tratamiento de la enfermedad; médicos japoneses, pensando en etiología autoinmune del cuadro, y considerando los buenos resultados en el tratamiento con gamma globulina humana en la púrpura trombocitopénica inmune (PTI) la aplican en pacientes con la enfermedad logrando excelentes resultados; las complicaciones coronarias descienden desde 25-30% a 2-3%.
En la década de los 90's los CDC de E.U.A., efectúan la definición de caso considerando los criterios establecidos por Kawasaki. En 1992 aparece como enfermedad nueva en texto Nelson de Pediatría, clásico de consulta en Norteamérica.
La Asociación Cardiológica Americana (AHA por sus siglas en inglés) incluye esta enfermedad en sus patologías de especialidad, considerando que es la mayor causa de cardiopatía adquirida de la infancia, superando a la enfermedad reumática. Esta última, en franca disminución después de iniciada la era antimicrobiana.
Las modernas guías de manejo y tratamiento de la enfermedad recientemente publicadas por la AHA, mantienen sin variación los clásicos criterios diagnósticos descritos hace más de 50 años por Kawasaki.
Cada tres años, a partir de 1987, se realiza un simposio internacional de la enfermedad (International Kawasaki Disease Symposium - IKDS), todos los cuales contaron con la presencia, dirección y participación activa del Dr.
Después de dejar su labor en la Cruz Roja, creó en Japón una Fundación para el estudio e investigación de la enfermedad, la que preside por 17 años hasta 2015, continuando como director emérito hasta su fallecimiento.
Conocido por la comunidad médica del resto del mundo, fue invitado a conferencias y encuentros en los cuales siempre se destacó por su sencillez y simpatía. Descrito por sus pares como un médico valiente y tenaz, clínico minucioso y generoso con sus conocimientos y hallazgos, Kawasaki nunca buscó la fama ni títulos especiales. Fue reconocido en su país y galardonado con las distinciones máximas de la Asociación Pediátrica y Colegio Médico.
Finalizamos esta reseña biográfica con la siguiente anécdota; cuando archivaba los registros de sus pacientes los rotulaba con una sigla japonesa que traducida al inglés significa “GOK” (God only knows) al no saber la etiología el cuadro. Consultado posteriormente sobre la posible causa del cuadro clínico, sonreía y repetía ese acrónimo.
La enfermedad de Kawasaki (EK) es la causa más común de cardiopatía adquirida en niños de países que han logrado el control de la fiebre reumática. Esta vasculitis aguda afecta, en 80%, a niños bajo 5 años de edad y cerca de 50% bajo los dos años.
Son escasas las publicaciones de EK en Latinoamérica antes de la década del 2000. En Chile, en 1991, A Banfi y cols. presentaron series clínicas enfatizando la necesidad de considerar la EK como enfermedad notificable, con registro clínico, con la finalidad de efectuar diagnóstico y tratamiento oportunos.
Hasta el año 2008, el tema de EK no había tenido mayor relevancia en los temas abordados por la Sociedad Latinoamericana de Infectología Pediátrica (SLIPE). Esta situación cambió durante el XIII Congreso Latinoamericano, realizado en el año 2009 en Guayaquil, Ecuador. Antonio González-Mata de Venezuela impartió la conferencia plenaria “Síndrome de Kawasaki: estado del arte”. En la misma realizó una descripción de la enfermedad en general, así como datos epidemiológicos de países selectos, mencionando la ausencia de ellos en varios países de Latinoamérica.
Pese a su importancia, previo al 2013 se desconocía en Latinoamérica muchísimos aspectos de esta enfermedad. Por esta razón, pediatras infectólogos de la SLIPE formaron la Red de Enfermedad de Kawasaki en América Latina (REKAMLATINA) para un mejor conocimiento de esta patología, tanto a nivel regional como local por país, establecer programas de educación y actualización sobre esta enfermedad, y proyectos de investigación en nuestra región.
Hoy en día, la red está constituida por 20 países de América Latina e integrada por más de un centenar de centros pediátricos.
A pocos días de fallecer quien la describiera, la EK ha adquirido un increíble protagonismo en los ojos de la población general y de muchos investigadores alrededor del mundo por la pandemia COVID-19, pero manteniendo aún la incógnita de su etiología.
La aparición del nuevo síndrome inflamatorio multisistémico (MIS-C) en niños y adolescentes asociado a COVID-19, descrito inicialmente en Italia, Inglaterra y España a finales de abril de 2020, puso a la EK en la mente de muchos pediatras. Como han resumido recientemente en esta revista Ulloa-Gutierrez y cols., en un editorial llamando al diagnóstico de este nuevo síndrome, en los primeros reportes se pensó que estos niños correspondían a casos graves de EK, síndrome de shock por Kawasaki, o síndrome de shock tóxico, entre otras entidades.
Sin embargo, con la evidencia acumulada a la fecha, sabemos que este es un fenómeno post infeccioso y, en la mayoría de los casos, se ha asociado a infección reciente por SARS-CoV-2. De no ser por el legado que dejó Tomisaku Kawasaki al describir la enfermedad que lleva su nombre, el reconocimiento clínico del MIS-C hoy en día hubiese sido sumamente difícil o retardado, el tratamiento no hubiera estado disponible probablemente, y la morbi-mortalidad en niños y adolescentes en esta pandemia hubiese sido mayor.
Seguiremos con el ejemplo de su trayectoria como médico, como pediatra, como ser humano, y como investigador. Gracias Dr.
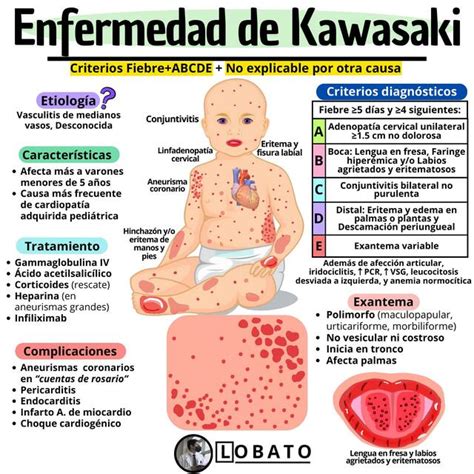
Infografía que muestra los síntomas de la Enfermedad de Kawasaki.
Para entender mejor la enfermedad de Kawasaki, es útil conocer los criterios diagnósticos y su prevalencia:
| Criterios Diagnósticos | Prevalencia |
|---|---|
| Fiebre alta persistente (más de 5 días) | Casi siempre presente |
| Cambios en las extremidades (enrojecimiento, hinchazón, descamación) | Común |
| Exantema polimorfo | Común |
| Conjuntivitis bilateral no exudativa | Común |
| Alteraciones en la boca y labios (enrojecimiento, fisuras, lengua aframbuesada) | Común |
| Linfadenopatía cervical (ganglios inflamados en el cuello) | Menos común (al menos uno mayor de 1.5 cm) |
Estos criterios, descritos originalmente por el Dr. Kawasaki, siguen siendo fundamentales para el diagnóstico de la enfermedad.
Enfermedad de Kawasaki: qué es, síntomas, tratamiento y pronóstico

Mapa mundial que indica la incidencia de la enfermedad de Kawasaki por cada 100,000 niños menores de 5 años.
tags: #kawasaki #significado #japones