La enfermedad de Kawasaki (EK) es una vasculitis sistémica autolimitada que afecta principalmente a niños menores de 5 años. Fue descrita por primera vez en Japón por Tomisaku Kawasaki en 1967 y se caracteriza por la inflamación de vasos sanguíneos de mediano y pequeño calibre. Es la causa más común de enfermedad cardíaca adquirida en la infancia en países desarrollados.
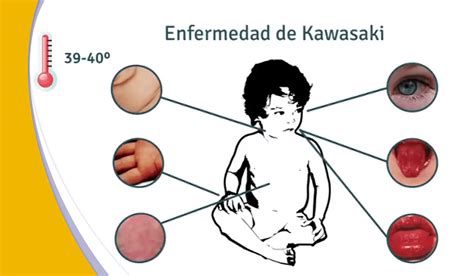
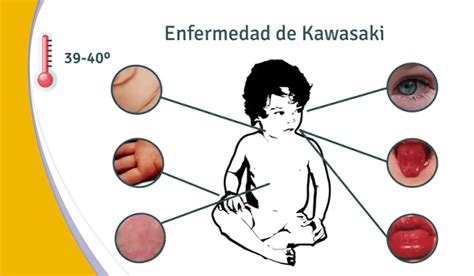
Infografía de la enfermedad de Kawasaki.
Diagnóstico de la Enfermedad de Kawasaki
El diagnóstico de la enfermedad de Kawasaki se basa en criterios clínicos, ya que no existen pruebas diagnósticas patognomónicas. Los criterios principales incluyen:
- Fiebre: Presente en el 100% de los casos, define el primer día de la enfermedad.
- Afectación de extremidades: Edema doloroso en el dorso de manos y pies, y eritema bilateral palmoplantar.
- Afectación ocular: Presente en el 90-95% de los casos, aparece entre el 2.º y 4.º día de fiebre.
- Exantema: Polimorfo, confluente, sin vesículas, costras ni petequias.
- Afectación de labios y mucosas: Eritema, sequedad, descamación, fisuras o sangrado en labios, y lengua aframbuesada.
Se diagnostica por criterios clínicos, apoyando su diagnóstico los marcadores inflamatorios de laboratorio. No todos los criterios tienen porque estar presentes a la vez.
En caso de no cumplir criterios de EK completa, pero tener anomalías coronarias, se confirma el diagnóstico.
Criterios de la enfermedad de Kawasaki.
EK incompleta: fiebre ≥5 días de causa inexplicable y 2 de los 5 criterios clínicos.
Manifestaciones Cardíacas
Resulta fundamental el estudio cardiológico (electrocardiografía [ECG] y ecocardiografía), que debe realizarse en el momento del diagnóstico, pero nunca se debe demorar la administración de Ig a la espera de este.
- Miocarditis: casi universal (50-75%). Aparece antes de la afectación coronaria.
- Afectación coronaria: aparecen en el 25% de los pacientes no tratados, y en hasta el 5% de los tratados.
- Shock cardiogénico: en el 5% es la forma de debut. Suele asociar trombocitopenia y coagulopatía.
- Valvulitis con insuficiencia mitral: 25% en fase aguda.
- Insuficiencia aórtica: 1%.
- Pericarditis: 6-25%. Se asocia a fase aguda de enfermedad.
Tratamiento de la Enfermedad de Kawasaki
Enfermedad de Kawasaki: qué es, síntomas, tratamiento y pronóstico
Ante la sospecha, se debe pautar tratamiento en los primeros 10 días de la enfermedad para disminuir el riesgo de afectación cardiaca. La primera línea de tratamiento se basa en la administración de inmunoglobulinas (Ig) y ácido acetilsalicílico (AAS) a dosis antiinflamatorias.
Fase Aguda
El tratamiento de la fase aguda consiste en la administración de inmunoglobulinas IV (IgIV) a dosis de 2 g/kg en dosis única, en los primeros 10 días de evolución del cuadro (a ser posible antes del 7 día). Si el tratamiento se administra antes del 5 día de evolución de enfermedad, hay más riesgo de ser poco eficaz y de precisar una nueva administración.
AAS a dosis antiinflamatorias (30-50 mg/kg/día, repartidos en 4 tomas al día), que se mantendrá hasta permanecer al menos 48-72 horas afebril.
Se considera fallo del tratamiento cuando la fiebre persiste o recurre tras 36 horas de la finalización de la administración de las IgIV, o no hay reducción del 50% del valor de la PCR. Esto ocurre en 10-20% de los pacientes.
Expertos recomiendan administrar una segunda dosis de IgIV, responderían un 60-67% de los que no han respondido a la primera dosis de IgIV.
Tratamiento de Rescate
- Metilprednisona IV a 2 mg/kg/día hasta desaparición de la fiebre y descenso de PCR.
- Administración de bolos de metilprednisolona 30mg/kg/día durante 3 días.
- Infliximab: anticuerpo monoclonal anti TNF-alfa. Dosis de 6 mg/kg dosis única infundida en 2 horas.
- Anakinra: inhibidor de la acción de la IL-1.
- Etanercept: proteína recombinante que bloquea la acción de TNF.
Tratamiento de las Secuelas Coronarias
El tratamiento de las secuelas coronarias en pacientes con EK depende de la gravedad y la extensión de la afectación coronaria. El grupo de estudio de la EK de la Asociación Americana de Cardiología ha establecido unos valores de riesgo, con unas recomendaciones de tratamiento para cada valor.
Recomendaciones Tras la Administración de IgIV
Tras la administración de las IgIV deben demorarse durante 11 meses la administración de vacunas de virus vivos atenuados, por menor eficacia de estas. Mientras se esté en tratamiento antiagregante con AAS se debe evitar la toma de ibuprofeno.
Vacunas y Enfermedad de Kawasaki
Ante la preocupación de afectados y familiares sobre la seguridad de la vacuna COVID-19 en niños y adultos con antecedentes de enfermedad de Kawasaki, se ha elaborado un documento informativo para dar respuesta a las consultas. Los pacientes con antecedente de la enfermedad de Kawasaki se vacunan igual que la población sana, no son considerados de riesgo y no necesitan una vacunación prioritaria ni un tipo o marca de vacuna específica.
En el caso de la vacunación COVID-19, tras recibir tratamiento con inmunoglobulinas, no sería necesario retrasar la vacunación ya que esa recomendación solo se aplica en vacunas de virus atenuados como es el caso de la Triple Vírica y varicela, y las vacunas para SARS-CoV2 no lo son.
Si bien no hay un consenso basado en la evidencia todavía, la mayoría de centros, valorando los pros y los contras a la luz del conocimiento actual, recomiendan la vacunación para SARS-CoV2 en los pacientes PIMS/MISc a los 3 - 6 meses del cuadro, igualmente para los pacientes con la enfermedad de Kawasaki.
Las autoridades sanitarias y las sociedades científicas recomiendan la vacunación en niños no solo para evitar los escasos casos graves de COVID en niños (que también los hay aunque sean pocos) sino también por salud pública y evitar que los niños puedan ser transmisores de enfermedad a personas vulnerables.
La vacuna para el SARS-CoV2 afecta exactamente igual que cualquier otra vacuna de virus inactivados.
Cuando se prueba una nueva vacuna ha pasado una serie de controles que permiten valorar su seguridad. Es cierto que no disponemos de la experiencia de años de observación, pero eso pasa en muchos tratamientos médicos, y por ello se hacen registros y estudios que implican gran número de niños y muchos países.
Hasta donde se sabe la vacuna es segura y el riesgo-beneficio es positivo para los pacientes. Las dudas sobre efectos a largo plazo lógicamente no las podemos responder pero tampoco en adultos ni en otras vacunas como la de la meningitis B o la meningitis tetravalente que también son relativamente nuevas.
Enfermedad de Kawasaki y Síndrome Inflamatorio Multisistémico Pediátrico (SIM-PedS)
Durante la pandemia mundial del SARS-CoV-2, se reportaron en pacientes pediátricos casos de un síndrome inflamatorio sistémico de expresividad variable. Este cuadro comparte datos clínicos y analíticos con la EK, el síndrome del shock tóxico o los síndromes de activación macrofágica, pudiendo evolucionar de forma grave con miocarditis y shock cardiogénico.
Este nuevo cuadro ha coincidido temporalmente con la pandemia por SARS-COV-2, presentando la mayoría de los pacientes infección activa o reciente por dicho virus. Los síntomas incluyen fiebre, síntomas inespecíficos como dolor abdominal, vómitos, diarrea, exantema o conjuntivitis, con afectación cardiaca y renal.
tags: #enfermedad #de #kawasaki #y #vacunas