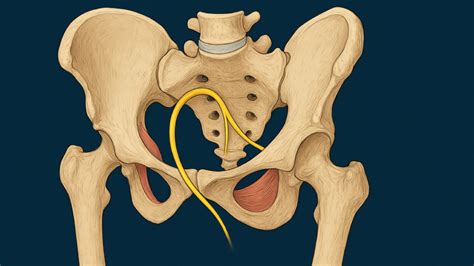
El síndrome del ciclista es una condición médica que se desarrolla debido a la compresión o irritación del nervio pudendo, un nervio crucial que recorre la zona pélvica y perineal. Para comprender mejor esta condición, es esencial conocer la anatomía involucrada.
El nervio pudendo se origina en las raíces nerviosas S2, S3 y S4 de la médula espinal, recorriendo la pelvis a través del canal de Alcok (también conocido como canal pudendo). La denominación síndrome del ciclista surge precisamente porque esta condición es particularmente común entre quienes practican ciclismo de forma regular.
Si eres un apasionado del ciclismo y has comenzado a experimentar molestias en la zona perineal durante o después de tus rutas, es posible que estés enfrentando lo que comúnmente se conoce como síndrome del ciclista. En el artículo de hoy, exploraremos todo lo relacionado con esta condición: desde sus causas más profundas hasta las estrategias más efectivas para prevenirla y tratarla.
¿Qué es la Neuralgia del Pudendo?
El Nervio Pudendo es el responsable de la sensibilidad de la zona genital, anal y perineal, y controla los esfínteres. Cuando este nervio se comprime o irrita en su trayecto, envía señales de dolor quemante (neuropático) al cerebro. Tiene que pasar entre ligamentos muy rígidos (ligamento sacrotuberoso y sacroespinoso) y atravesar un túnel llamado Canal de Alcock.
Es importante distinguir el término SANP de la entidad nosológica de neuralgia del pudendo. Por esta última entendemos la presencia de dolor en el territorio del nervio pudendo, mientras que el SANP podría reservarse para casos en los que hay algún tipo de afección anatómica que presuponga la lesión del nervio pudendo.
Los 3 puntos críticos para producción de un atrapamiento del nervio pudendo son: la pinza entre los ligamentos sacrotuberoso y sacroespinoso, el canal de Alcock y el proceso falciforme.
El punto de compresión más frecuente es la espina ciática, en el lugar de inserción del ligamento sacroespinoso. En esta zona, el nervio pudendo queda atrapado a la vez ventralmente por el ligamento sacroespinoso y dorsalmente por el ligamento sacrotuberoso, especialmente grueso en esta región. Clínicamente sospecharíamos atrapamiento en esta región ante dolor perineal y de las extremidades inferiores, pudiéndose asociar también a déficit motor.
El segundo punto donde ocurre el atrapamiento con más frecuencia es a su paso por el canal de Alcock, donde el nervio pudendo discurre sobre el borde superior del proceso falciforme del ligamento sacrotuberoso. Esta situación puede agravarse si hay un engrosamiento de la duplicación de la fascia del obturador. La compresión en este punto toma el nombre de síndrome del canal de Alcock y, aunque no es la etiología más frecuente de trastornos pélvicos neurogénicos, es la más investigada y popular debido a su accesibilidad para exploraciones neurofisiológicas, infiltraciones y descompresión quirúrgica. Este síndrome se caracteriza por dolor neuropático crónico que empeora con la sedestación.
Los síntomas principales son dolor en el perineo y el ano que puede extenderse a otras zonas como los testículos, y/o el pene. Todos estos síntomas concuerdan con la clínica de un ‘’síndrome de dolor pélvico crónico’’ y para confirmarlo es imprescindible una valoración por un fisioterapeuta especializado en fisioterapia de suelo pélvico y dolor pélvico crónico.
El dolor se puede manifestar de diferentes maneras e intensidad. Sin embargo, el dolor derivado de un atrapamiento del nervio pudendo, aunque variable de unas personas a otras, presenta una serie de características que ayudan al diagnóstico, y es que el dolor aumenta al sentarse, y es más intenso al final del día; mientras que el dolor disminuye al acostarse, al sentarse en el inodoro y es menor por la mañana.
Por lo general, se siente dolor en la parte inferior del cuerpo y se perciben síntomas como, un dolor agudo o ardiente, aumento de la sensibilidad, entumecimiento o sensación de pinchazos, como cuando se duerme la pierna, y sensación de hinchazón. También puede tener problemas con: una necesidad repentina o frecuente de ir al baño, problemas o dolor durante las relaciones sexuales y, en el caso de los hombres, problemas para conseguir una erección.
El dolor aparece o aumenta en posición sentada y mejora cuando el paciente se levanta o se tumba. Por este motivo, para evitar el dolor, los pacientes se sientan en estructuras con agujeros en medio (por ejemplo, un flotador) o viven de pie o están tumbados.
Síntomas del Síndrome del Ciclista
Los síndrome del ciclista síntomas pueden ser variados y, en ocasiones, confusos, ya que pueden simular otras condiciones médicas.
- Dolor perineal: Es el síntoma más característico y suele describirse como una sensación de ardor, quemazón o dolor punzante en la zona entre los genitales y el ano.
- Entumecimiento y hormigueo: Muchos ciclistas experimentan una sensación de “adormecimiento” en la zona genital durante o después de montar en bicicleta.
¿Sientes dolor al orinar o al defecar, como si te quemara toda la parte genital, anal y perineal? ¿Tienes molestias al mantener relaciones sexuales o al sentarte? Estas situaciones son algunos de los principales síntomas del atrapamiento del nervio pudendo.
La neuralgia del nervio pudendo es una patología desconocida, difícil de diagnosticar, y además, dolorosa.
Resumen :
- Dolor con síntomas urinarios (vejiga irritable, micción con obstrucción)
- Dolor con defecación dificultosa por obstrucción
- Dolor con disfunción sexual (dispareunia, persistente excitación)
- Dolor con incontinencias urinarias, anales o ambas.
- Dolor neuropático, es decir, dolor por un mal funcionamiento del sistema nervioso:
- Allodinia: estímulo no doloroso que produce dolor. Por ejemplo la suave presión con una mota de algodón.
- Formicación: sensación de insectos caminando en la piel.
Empeora al sentarse: Es el síntoma clave.
Los problemas urinarios y otras dolencias de la zona pélvica, como las ciáticas suelen afectar bastante a nuestro estado emocional, provocando ansiedad e impotencia frustrante que exacerba aún más toda esta sintomatología.
Tratamiento para la Neuralgia del Pudendo: Cómo Aliviar el Ardor y el Dolor Íntimo
Causas del Síndrome del Ciclista
El nervio pudendo se puede lesionar por mecanismos muy diversos, pero tiene especial importancia su atrapamiento, que se puede producir por compresión por estructuras musculoesqueléticas o por causas neurovasculares («conflicto pélvico neurovascular»). También son fuentes frecuentes de este proceso los partos (estiramiento del nervio en partos complicados) y las cirugías pélvicas: intervenciones proctológicas (cirugía hemorroidal), urológicas (prostatectomías) y ginecológicas (episiotomías). El estreñimiento crónico es una de las primeras causas reportadas como desencadenante del SANP.
Otra causa que está cobrando importancia son los microtraumatismos repetidos, normalmente por la práctica deportiva durante la juventud que puede llevar a un desarrollo inadecuado del proceso espinoso del isquion, derivando en una neuropatía compresiva. El deporte con el que se ha relacionado clásicamente es el ciclismo, pero también se han descrito casos asociados a ejercicio físico (síndrome de Alcock debido a la fibrosis del músculo obturador interno en una gimnasta, después de practicar pilates). También puede aparecer lesión por procesos inflamatorios o autoinmunes.
Las causas del atrapamiento del nervio pudendo pueden ser múltiples:
- Tensión excesiva de la musculatura perineal y de la musculatura glútea.
- Irritación de la zona por la práctica de ciertos deportes. Las más habituales son las actividades con bicicleta. Estos casos suelen ser diagnosticados de la misma patología aunque con distinto nombre: el llamado “síndrome del ciclista”.
- Secuela de una episotomía (incisión entre la vagina y el ano) sobre el periné, o de un post parto vaginal complicado tras dar a luz al bebé.
- Tras accidentes, caídas, fuertes traumatismos e impactos sobre las nalgas, hueso sacro y coxis.
- Por compresión de los vasos sanguíneos: los vasos sanguíneos que inervan las estructuras inervadas por el nervio pudendo se comprimen, por lo que no llega la suficiente cantidad de sangre a los tejidos de la zona.
- Después de cirugías oncológicas, quimioterapia o radioterapia.
- Infecciones en la mujer como la vestibulitis vulvar, que desencadena espasmos y contracciones del suelo pélvico.
- Como consecuencia de una prostatitis.
- Tras episodios de lumbociáticas, asociadas a protusiones o hernias discales en las vertebras lumbares más bajas, L5-S1.
Los ciclistas son una población vulnerable a este trastorno del nervio pudendo debido a que deben permanecer sentados en el sillín de la bicicleta, el cual comprime justo la zona por donde pasa el nervio pudendo (lo cual genera una insuficiencia arterial, entumecimiento genital e impotencia).
Si montar en bicicleta agudiza el dolor nuestra recomendación es parar por el momento. Esto no significa que no vaya a poder montar en bici nunca más, sino que si la situación persiste y sigue apareciendo dolor el sistema nervioso central puede sensibilizarse aún más y es muy importante romper el ciclo de dolor. Según avance el tratamiento y aparezca mejoría en los síntomas, poco a poco se podrá retomar la actividad.
Diagnóstico del Síndrome del Ciclista
El diagnóstico del síndrome del ciclista puede ser desafiante, ya que sus síntomas pueden solaparse con otras condiciones médicas.
- Palpación: Evaluación de puntos gatillo, tensión muscular y áreas de hipersensibilidad.
Al realizar el diagnóstico diferencial hay que valorar trastornos como el síndrome miofascial del suelo pélvico, la vulvodinia, la prostatitis crónica, la prostatodinia, la cistitis intersticial y los quistes de Tarlov. La similitud entre los síntomas de estos procesos y su coexistencia con otros de estos trastornos hace su diagnóstico diferencial muy complejo. De ahí la importancia de que la valoración y la evaluación de este proceso sea realizada de forma multidisciplinar por diferentes especialidades (Guía de asistencia de la Sociedad Española de Ginecología y Obstetricia).
La exploración física suele ser anodina, aunque se pueden encontrar músculos doloridos, contracturados y acortados, con puntos gatillo, bandas tensas y aumento de tono. Esto es compatible también con el diagnóstico de síndrome miofascial pélvico, pudiendo coexistir ambos trastornos o desencadenarse mutuamente. También es característico encontrar un aumento del tono muscular del suelo pélvico por una reacción de tipo reflejo muscular, con dolor a la palpación de la salida del conducto de Alcock, que se considera significativo si hay signo de Tinel positivo (el dolor se produce al comprimir el tronco pudendo en la localización anatómica del área afecta). En casos avanzados se puede incluso encontrar disminución de la sensibilidad en la región perineal y anal.
Clásicamente, el diagnóstico se ha basado en criterios clínicos subjetivos a partir de rasgos clínicos sugestivos (no hay signo patognomónico), siendo los más utilizados los criterios de Nantes (tabla 2). Estos criterios incluyen: 1) dolor en la distribución anatómica del nervio pudendo; 2) agravamiento de los síntomas en sedestación; 3) el dolor no despierta al paciente por la noche; 4) ausencia de déficit sensoriales en la exploración clínica, y 5) mejoría del dolor con un bloqueo diagnóstico del pudendo. Se consideraban criterios de exclusión la existencia de dolor limitado al área coccígea, glútea o hipogástrica, dolor paroxístico o prurito y el hallazgo de otras causas por técnicas de imagen.
Actualmente se considera que estos criterios no son suficientes, ya que solo se pueden aplicar en presencia de dolor perineal típico, que es una forma infrecuente de presentación. En la mayoría de los casos, los pacientes presentan importante hiperalgesia y alodinia que dificultan la exploración, más que los déficits sensoriales descritos. Además, el dolor puede tener una distribución atípica (simétrica y bilateral) debido a que estos pacientes asocian patología miofascial secundaria a trastornos adaptativos (estrés, ansiedad, etc.), secundarios al retraso diagnóstico y la mala evolución de la enfermedad.
En ocasiones una misma entidad puede tener diferentes denominaciones según el servicio que realice el diagnóstico, lo que podría ser evitado si se realizara un abordaje multidisciplinar de este tipo de casos (ginecológico, urológico, traumatológico, fisioterapéutico, etc.) o promovieran Unidades de Suelo Pélvico específicas y especializadas existentes ya en diversos centros.
Respecto a las pruebas complementarias, no hay un patrón oro para el diagnóstico del SANP. Por tanto, no hay consenso sobre qué pruebas realizar de rutina. El diagnóstico por ultrasonidos de alta resolución está cobrando una importancia cada vez mayor, ya que es una técnica incruenta y cómoda para el paciente y, en casos de sospecha clínica, identifica alteraciones morfológicas del nervio en el 70% de los casos. Se ha demostrado que el mejor abordaje para visualizar el nervio a su paso por la tuberosidad isquiática es medial y el abordaje anterior se prefiere para visualizar las ramas terminales. Su desventaja es que los resultados dependen del observador y de las características del paciente.
La utilización de ecodoppler de los vasos pelviperineales mejora sensibilidad y la especificidad de la técnica, consiguiendo un alto valor predictivo negativo (si no hay alteración del flujo sanguíneo se descarta el síndrome de atrapamiento). Respecto a las pruebas de imagen, la resonancia magnética es una técnica más objetiva que los ultrasonidos y se recomienda ante sospecha de malignidad. Estudios recientes demuestran la utilidad de la neurografía por resonancia magnética para la visualización de las ramas del nervio pudendo.
Las pruebas neurofisiológicas cada vez se utilizan menos en el diagnóstico inicial, ya que no permiten el diagnóstico precoz y los resultados pueden no correlacionarse con la funcionalidad. Además, comparándolos con los ultrasonidos, son menos sensibles.
¿A qué especialista acudir?
Cuando sospechas que puedes estar desarrollando síndrome del ciclista, es natural preguntarse a qué especialista acudir.
- Urólogo: Tradicionalmente, los urólogos han sido los especialistas más consultados para problemas relacionados con el nervio pudendo, especialmente cuando hay síntomas urinarios o disfunción sexual asociados.
- Neurólogo: Los neurólogos se especializan en trastornos del sistema nervioso y pueden ser particularmente útiles cuando el componente neurológico es predominante.
- Medicina del deporte: Los médicos especializados en medicina deportiva comprenden las demandas específicas del ciclismo y las lesiones relacionadas con este deporte.
- Fisioterapeutas especializados en suelo pélvico: Estos profesionales juegan un papel crucial en el tratamiento del síndrome del ciclista.
Tratamiento del Síndrome del Ciclista
El tratamiento del síndrome del ciclista requiere un enfoque multimodal que aborde tanto los síntomas inmediatos como las causas subyacentes. La síndrome del ciclista tratamiento exitoso generalmente combina medidas conservadoras, modificaciones en el equipamiento y la técnica, y en casos severos, intervenciones médicas más específicas.
- Reposo relativo: La primera y más importante medida es reducir o suspender temporalmente la actividad ciclística.
- Modificación de actividades: Durante la fase aguda, evita permanecer sentado por períodos prolongados.
- Antiinflamatorios: Los antiinflamatorios no esteroideos (AINEs) como ibuprofeno o naproxeno pueden ayudar a reducir la inflamación alrededor del nervio.
- Aplicación de frío y calor: Durante la fase aguda, la aplicación de hielo puede reducir la inflamación.
El tratamiento convencional suele ser pastillas para el dolor (que adormecen) o cirugía de descompresión (muy agresiva).
Para saber más pincha aquí.
La Neuralgia del Pudendo es invisible pero devastadora. No te resignes a vivir de pie.
La correcta indicación y la precisión de las técnicas elegidas son clave para la efectividad del tratamiento (por ello se recomienda que la fisioterapia invasiva como la neuromodulación se realicen de forma ecoguiada). Los hábitos de vida, el estrés, la actitud de cada paciente frente al dolor influyen directamente con las recaídas o la prolongación del dolor en el tiempo.
En SUTURO consideramos que es necesario abordar dicho síndrome, ya que es el responsable de numerosos casos de dolor pélvico crónico, incontinencia y disfunción sexual que a menudo se diagnostican erróneamente o se tratan de forma incompleta.
Técnicas de Tratamiento
Cómo Tratamos la Neuralgia del Pudendo en la Clínica del Dr.
- Ecografía de Alta Resolución: Aunque el nervio es profundo, podemos ver los ligamentos y los músculos (obturador interno) que lo pueden estar atrapando. El nervio lleva tiempo «gritando».
- LA TÉCNICA ESTRELLA: Neuromodulación del Nervio Pudendo: Guiados por ecografía o referencias anatómicas, aplicamos una corriente específica cerca del nervio pudendo o de sus raíces sacras (S2-S4). Esto «resetea» la transmisión del dolor y baja la hipersensibilidad.
- Neuromodulación del Tibial Posterior: Estimulamos un nervio en el tobillo que comparte «raíz» con el pudendo.
- Radiofrecuencia (Indiba) Intracavitaria o Externa: Aplicamos calor profundo para relajar la musculatura del suelo pélvico y el obturador interno.
Es una patología dolorosa, incapacitante y emocionalmente agotadora.
Según se ha constatado en algunos estudios, el porcentaje de mejora de estos casos de neuralgia del nervio pudendo con sesiones osteopatía es muy alto.
Tiempos de Recuperación
Una de las preguntas más frecuentes entre los ciclistas que desarrollan este síndrome es sobre los tiempos de recuperación.
- Duración de los síntomas: Los casos diagnosticados y tratados tempranamente tienen mejor pronóstico.
- 1-3 meses: Este es el período crítico donde se establecen las bases para una recuperación completa.
- 3-6 meses: Los casos más complejos pueden requerir este tiempo para mostrar mejoría sustancial.
Bloqueo del Nervio Pudendo
En casos donde el tratamiento conservador no proporciona alivio suficiente, el bloqueo del nervio pudendo se convierte en una opción terapéutica valiosa.
El bloqueo del nervio pudendo es un procedimiento médico que consiste en la inyección de medicamentos (típicamente anestésicos locales y/o corticosteroides) directamente cerca del nervio pudendo.
- Bloqueo diagnóstico: Utiliza únicamente anestésicos locales de corta duración para confirmar que el nervio pudendo es efectivamente la fuente del dolor.
- Bloqueo terapéutico: Combina anestésicos con corticosteroides para proporcionar alivio prolongado.
El bloqueo anestésico del nervio pudendo es una técnica en la que mediante una serie de abordajes en distintas posiciones y, guiados por un equipo de ultrasonidos, se aplican mezclas analgésicas y anestésicas como corticoides o lidocaína. Aunque es un procedimiento sencillo, no está exento de complicaciones post-intervención que no son muy frecuentes. Nos referimos a la incontinencia urinaria y fecal, o al acorchamiento y debilidad en el territorio del nervio pudendo. A cambio, los efectos de mejoría son muy eficaces durante algunos meses.
El bloqueo nervioso por radiofrecuencia, mediante impulsos electromagnéticos, es una técnica realizada en quirófano. Como los efectos no son definitivos hay que repetir la intervención con la frecuencia oportuna para mantener sus beneficios. Aproximadamente cada seis meses o un año.
Mediante la implantación de unos electrodos permanentes con cirugía puede modularse el plexo sacro. Según el “Servicio de cirugía general del hospital Ramon y Cajal” y sus estudios sobre sus intervenciones en implantes de neuromodulación entre los años 1998 y 2003, la eficacia de este dispositivo en pacientes con dolor pélvico, fue del 50%. Las posibles complicaciones a tener en cuenta en el caso de los electrodos se pueden producir en personas con molestias en el lugar de los implantes, aunque es en un bajo porcentaje.
La operación del atrapamiento del nervio pudendo es uno de los últimos recursos a los que se suele recurrir.
Prevención
Escoge un sillín de alta calidad.
Elije el culotte adecuado.
Si montar en bicicleta agudiza el dolor nuestra recomendación es parar por el momento. Esto no significa que no vaya a poder montar en bici nunca más, sino que si la situación persiste y sigue apareciendo dolor el sistema nervioso central puede sensibilizarse aún más y es muy importante romper el ciclo de dolor. Según avance el tratamiento y aparezca mejoría en los síntomas, poco a poco se podrá retomar la actividad.
| Criterio | Descripción |
|---|---|
| Dolor en el territorio del nervio pudendo | Dolor que se irradia desde el clítoris o pene hasta el ano. |
| Agravamiento de los síntomas en sedestación | El dolor aumenta al sentarse. |
| El dolor no despierta al paciente por la noche | El dolor no interrumpe el sueño. |
| Ausencia de déficit sensoriales en la exploración física | No hay pérdida objetiva de la sensibilidad perineal. |
| Mejoría del dolor con un bloqueo diagnóstico del pudendo | El dolor disminuye o desaparece tras el bloqueo del nervio con anestésico local. |