La enfermedad de Kawasaki es una vasculitis sistémica autolimitada, cuyo diagnóstico se basa en criterios clínicos y su etiología continúa siendo desconocida. Se trata de una vasculitis que a veces compromete las arterias coronarias y tiende a afectar a lactantes y niños de 1 a 5 años de edad.
Supone la causa más frecuente de afectación coronaria cardiaca adquirida en la infancia, con riesgo de producir aneurismas coronarios, infarto agudo de miocardio y muerte súbita. Es una vasculitis aguda autolimitada de vasos de mediano y pequeño calibre.
Es importante tener en cuenta que la enfermedad de Kawasaki es la causa principal de cardiopatía adquirida en niños.
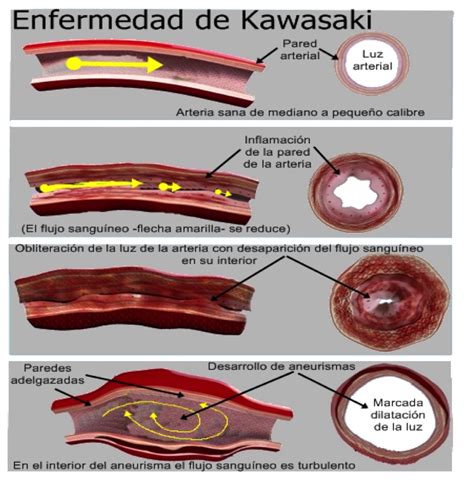
Fisiopatología de la enfermedad de Kawasaki.
Etiología
Se desconoce la etiología de la enfermedad de Kawasaki, pero la epidemiología y la presentación clínica sugieren una infección o, más probablemente, una respuesta inmunitaria anormal a una infección en niños genéticamente predispuestos.
Los niños de ascendencia japonesa tienen una incidencia particularmente alta, aunque la enfermedad de Kawasaki se observa en todo el mundo. En los Estados Unidos, hay de 4.000 a 5.500 casos anuales. La relación varones:mujeres es de alrededor de 1,5:1. El 80% de los pacientes tienen < 5 años (pico: 6-24 meses). Los casos en adolescentes, adultos y lactantes < 4 meses son raros.
Los casos aparecen durante todo el año, pero con mayor frecuencia en primavera o invierno. Se han informado brotes en comunidades sin una clara evidencia de transmisión interpersonal. Alrededor del 2% de los pacientes presentan recurrencias, en general de meses a años más tarde. No se conoce ninguna medida preventiva.
Síntomas y Signos
La enfermedad tiende a progresar en 3 fases: aguda, subaguda y de convalecencia.
Fase aguda
La fase aguda comienza con fiebre que dura al menos 5 días, generalmente ≥ 38,0° C y sin remisión. La fiebre se asocia con irritabilidad, letargo ocasional, o dolor abdominal cólico intermitente. Por lo general, dentro de 1 o 2 días del comienzo de la fiebre, se observa inyección de la conjuntiva bulbar bilateral sin exudado.
Dentro de los 5 días, aparece un exantema eritematomaculoso polimorfo, sobre todo en el tronco, a menudo con acentuación en la región perineal. El exantema puede ser urticariano, morbiliforme, eritema multiforme o escarlatiniforme. Por lo general, aparece eritema o anomalía de coloración rojo-violácea y edema variable de las palmas y plantas alrededor de los días 3 a 5. Si bien el edema puede ser leve, a menudo es tenso, duro y no deja fóvea. La fase aguda termina con la resolución de la fiebre.
Fase subaguda
La fase subaguda dura desde que desaparece la fiebre hasta alrededor del día 25. Aproximadamente el décimo día comienza la descamación periungueal, palmar, plantar, y perineal. En ocasiones, la capa superficial de la piel se desprende en grandes moldes, lo que revela piel nueva normal. Puede haber artritis, artralgia y trombocitosis. Alrededor del 33% de los pacientes tienen artritis o artralgias (principalmente, de grandes articulaciones).
Por lo general, las manifestaciones cardíacas comienzan en la fase subaguda del síndrome alrededor de 1 a 4 semanas después del comienzo, cuando el exantema, la fiebre y otros síntomas clínicos agudos comienzan a desaparecer. Sin embargo, las manifestaciones cardíacas pueden observarse durante la fase aguda.
Alrededor del 50% de los pacientes presentan linfadenopatías cervicales no supuradas, dolorosas a la palpación (≥ 1 ganglio ≥ 1,5 cm de diámetro) durante toda la evolución de la enfermedad. La enfermedad puede durar de 2 a 12 semanas o más tiempo. Puede haber casos incompletos o atípicos, sobre todo en lactantes pequeños, que tienen un riesgo más alto de presentar arteriopatía coronaria. Estos hallazgos se manifiestan en alrededor del 90% de los pacientes.
Otras manifestaciones clínicas pueden incluri uretritis, meningitis aséptica, hepatitis, otitis, vómitos, diarrea, hidropesía vesicular, síntomas de vías respiratorias superiores, y uveítis anterior.
Fase de convalecencia
La fase de convalecencia comienza cuando desaparecen los signos clínicos y continúa hasta alrededor de 6 a 8 semanas después del inicio de la fase aguda.
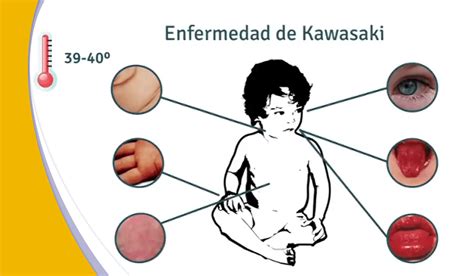
Signos y síntomas de la enfermedad de Kawasaki. Fuente: CDC.
Diagnóstico
El diagnóstico de la enfermedad de Kawasaki se realiza por criterios clínicos. No existen manifestaciones clínicas o pruebas diagnósticas patognomónicas, se diagnostica por criterios clínicos, apoyando su diagnóstico los marcadores inflamatorios de laboratorio. No todos los criterios tienen porque estar presentes a la vez. En caso de no cumplir criterios de EK completa, pero tener anomalías coronarias, se confirma el diagnóstico.
La escarlatina, los síndromes exfoliativos estafilocócicos, el sarampión, las reacciones medicamentosas y la artritis idiopática juvenil sistémica pueden causar síntomas similares. Otras enfermedades similares menos comunes son la leptospirosis y la fiebre manchada de las Montañas Rocosas.
Se ha observado un síndrome inflamatorio posinfeccioso denominado síndrome inflamatorio multisistémico en niños (MIS-C, por sus siglas en inglés) como una complicación muy poco frecuente de la infección por SARS-CoV-2. Los síntomas del MIS-C son similares a los de la enfermedad de Kawasaki. Las similitudes incluyen shock, exantema eritematoso, conjuntivitis, compromiso de las membranas mucosas, adenopatía y cambios cardíacos.
Sin embargo, algunos niños que presentan fiebre, en especial los de < 1 año de edad y que cumplen menos de 4 de los 5 criterios diagnósticos, desarrollan complicaciones vasculíticas, incluidos aneurismas de las arterias coronarias. En estos niños se considera enfermedad de Kawasaki atípica (o incompleta). Se debe considerar enfermedad de Kawasaki atípica, y realizar los estudios si el niño ha presentado fiebre ≥ 38,0° C durante más de 5 días, y ≥ 2 de los 5 criterios de la enfermedad de Kawasaki.
Las pruebas de laboratorio no son diagnósticas, pero pueden realizarse para descartar otros trastornos. Por lo general, se solicitan hemograma completo, velocidad de eritrosedimentación y cultivos de fauces y hemocultivos.
La leucocitosis, a menudo con un marcado aumento de células inmaduras, es frecuente en el estadio agudo. Otros hallazgos hematológicos son anemia normocítica leve, trombocitosis (≥ 450.000/mcL [≥ 450.000 × 109/L]) en la segunda y tercera semanas de enfermedad y elevación de la velocidad de eritrosedimentación o la proteína C reactiva. El anticuerpo antinuclear, el factor reumatoideo y los cultivos generalmente son negativos.
Es importante la consulta con un cardiólogo infantil. Al momento del diagnóstico, se realiza ECG y ecocardiograma. Dado que las alteraciones pueden no aparecer hasta más tarde, se repiten estas pruebas a las 2-3 semanas, 6-8 semanas y quizá 6-12 meses después del comienzo. El ECG puede mostrar arritmias, menor voltaje o hipertrofia ventricular izquierda. La ecocardiografía detectará aneurismas de las arterias coronarias, regurgitación valvular, pericarditis o miocarditis.
Tratamiento
Los niños deben ser tratados por un cardiólogo infantil experimentado, un infectólogo infantil, o un reumatólogo pediátrico. Ante su sospecha, se debe pautar tratamiento en los primeros 10 días de la enfermedad para disminuir el riesgo de afectación cardiaca. La primera línea de tratamiento se basa en la administración de inmunoglobulinas (Ig) y ácido acetilsalicílico (AAS) a dosis antiinflamatorias.
Dado que los lactantes con enfermedad de Kawasaki atípica tienen alto riesgo de aneurismas de las arterias coronarias, el tratamiento no debe retrasarse. El tratamiento se inicia lo antes posible, de forma óptima dentro de los primeros 10 días de la enfermedad, con una combinación de inmunoglobulina intravenosa (dosis única de 2 g/kg administrada durante 10 a 12 horas) y aspirina (ácido acetilsalicílico) en dosis elevada por vía oral.
Se desconoce la eficacia del tratamiento con IVIG/aspirina cuando se inicia > 10 días después del comienzo de la enfermedad, pero aun así debe considerarse el tratamiento. Los pacientes con disfunción cardíaca pueden requerir un régimen alternativo (ya sea una velocidad de infusión más lenta o una dosis administrada durante 2 días) de inmunoglobulina intravenosa debido al gran volumen asociado con la infusión.
La dosis de aspirina (ácido acetilsalicílico) se reduce después de que el niño haya estado afebril durante 4-5 días; algunos especialistas prefieren continuar con dosis elevadas de aspirina (ácido acetilsalicílico) hasta el día 14 de la enfermedad. El metabolismo de la aspirina (ácido acetilsalicílico) es errático durante la fase aguda de la enfermedad de Kawasaki, lo que explica en parte los requerimientos de dosis elevadas. Algunos especialistas controlan las concentraciones séricas de aspirina durante el tratamiento con altas dosis, en especial si éste se administra durante 14 días y/o si la fiebre persiste después del tratamiento con IGIV.
La mayoría de los pacientes tienen una respuesta rápida durante las primeras 24 horas de tratamiento. Una pequeña fracción continúa enferma con fiebre durante varios días y requiere administración repetida de inmunoglobulina intravenosa, corticoesteroides, infliximab o una combinación de los anteriores. El tratamiento de la enfermedad refractaria debe basarse en el asesoramiento de un cardiólogo y un reumatólogo.
Una vez que los síntomas del niño han desaparecido durante 4-5 días, se continúa con aspirina (ácido acetilsalicílico) en dosis bajas durante por lo menos las 8 semanas posteriores al comienzo hasta que se repitan los estudios ecocardiográficos. Si no hay aneurismas de las arterias coronarias ni signos de inflamación (lo que se valora por la normalización de la eritrosedimentación y las plaquetas), puede suspenderse la aspirina. Dado su efecto antitrombótico, se continúa con aspirina en forma indefinida en los niños con alteraciones de las arterias coronarias. Los niños con aneurismas coronarios gigantes pueden requerir tratamiento anticoagulante adicional (p. ej., warfarina, antiagregantes plaquetarios).
Prevención de complicaciones del tratamiento
Los niños que reciben tratamiento con IVIG pueden tener una tasa de respuesta más baja a las vacunas de virus vivos atenuados. Por consiguiente, en general debe posponerse la vacuna antisarampionosa-antiparotidítica-antirrubeólica durante 11 meses después del tratamiento con IVIG y la vacuna antivaricelosa, durante ≥ 11 meses. Si el riesgo de exposición a sarampión es alto, debe procederse a la vacunación, pero es necesario indicar revacunación (o investigación serológica) 11 meses después.
Existe un pequeño riesgo de síndrome de Reye en niños que reciben tratamiento con aspirina (ácido acetilsalicílico) a largo plazo durante brotes de gripe o varicela; por lo tanto, la vacunación antigripal anual es especialmente importante para los niños ≥ de 6 meses de edad que reciben tratamiento con aspirina (ácido acetilsalicílico) a largo plazo, y la vacuna contra la varicela debe administrarse a los niños que tengan la edad apropiada o que necesiten completar la serie. Además, debe advertirse a los padres de niños tratados con aspirina que se comuniquen rápidamente con el médico del niño si éste estuvo expuesto a gripe o varicela o presenta síntomas de estas enfermedades. Puede considerarse la interrupción transitoria del tratamiento con aspirina (ácido acetilsalicílico) (con sustitución por dipiridamol en niños con aneurismas demostrados).
Tras la administración de las IgIV deben demorarse durante 11 meses la administración de vacunas de virus vivos atenuados, por menor eficacia de estas. Mientras se esté en tratamiento antiagregante con AAS se debe evitar la toma de ibuprofeno.
¿Qué es La Enfermedad de Kawasaki? - Dr. Arturo Zuñiga
Pronóstico
Con tratamiento adecuado, la tasa de mortalidad en ...
El pronóstico de la EK depende sobre todo de la formación de aneurismas coronarios, que se reduce notablemente en los pacientes tratados tempranamente. Se recomienda realizar un ecocardiograma al diagnóstico, a las 2 semanas y a las 6-8 semanas.
Tras la administración de las IgIV deben demorarse durante 11 meses la administración de vacunas de virus vivos atenuados, por menor eficacia de estas. En la fase aguda de la EK no suele presentarse inestabilidad hemodinámica salvo que se produzca un efecto adverso en la infusión de IGIV. Si la valoración cardiológica a las 4-6 semanas es normal se puede suspender el tratamiento antiagregante y recibir alta cardiológica, presentado igual riesgo cardiológico que la población general.
Los niños que recibieron tratamiento para la enfermedad de Kawasaki y que no desarrollaron aneurismas tienen una excelente evolución a largo plazo. Sin embargo, es importante que tengan un estilo de vida y sigan una dieta que sean saludables para el corazón. Se deben controlar los niveles de colesterol cada 5 años.
Los niños que sí desarrollaron aneurismas coronarios deben permanecer bajo la asistencia de un cardiólogo pediátrico a medida que crecen, y requerirán asistencia y seguimientos especiales a largo plazo.
| Riesgo | Recomendaciones de Tratamiento |
|---|---|
| Bajo | AAS a dosis bajas hasta la normalización de las plaquetas y control ecocardiográfico normal. |
| Moderado o grande | Clopidogrel en pacientes con aneurismas de tamaño moderado o grande (> 4mm) juntamente con AAS. |
| Aneurismas grandes o múltiples | Se debería asociar un anticoagulante al AAS, ya sea vía oral con un dicumarínico (Sintrom®), manteniendo un cociente internacional normalizado entre 2 y 2,5; o bien con heparina de bajo peso molecular. |
Tabla 2. Valores de riesgo y recomendaciones de tratamiento.
tags: #kawasaki #tratamiento #pediatria